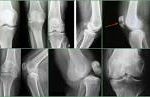
Колено хрустит, болит при приседании, опухает после прогулки или не разгибается до конца. Кто-то терпит годами, мажет разогревающими мазями, надеется на «само пройдет», а кто-то идет к врачу, и первое, что назначают – рентген. Рентген коленного сустава – это базовый метод диагностики, который позволяет увидеть кости, суставную щель и признаки артроза, травм или воспаления. Быстро и без сложной подготовки.
Многие боятся «облучения» и думают, что лучше сразу сделать МРТ. Но рентген и МРТ – не конкуренты, а союзники. Первый смотрит костную структуру, второй – мягкие ткани. И начинают обычно с рентгена, потому что он дает ответ на главный вопрос: есть ли артроз, перелом или смещение. Чтобы не тратить время на ненужные исследования, стоит спокойно разобраться, когда нужен именно рентген, а когда – КТ или МРТ.
Что показывает рентген
Рентгеновский снимок – это проекция трехмерного объекта на плоскость. Плотная костная ткань, насыщенная кальцием, поглощает рентгеновские лучи, поэтому на снимке она выглядит белой, а воздух, жир и мягкие ткани – темными. Поэтому лучше всего на рентгене видны переломы, трещины, вывихи и любые изменения костной структуры. Это базовый метод, с которого начинают диагностику после травмы или при подозрении на артроз.
Что отлично видно:
• суставная щель – ее сужение (главный признак артроза);
• остеофиты – костные разрастания по краям сустава, так называемые «шипы»;
• кисты, склероз (уплотнение) костной ткани;
• повреждения костной ткани в области мыщелков бедренной и большеберцовой костей, а также трещины и переломы коленной чашечки;
• нестабильность сустава, когда суставные поверхности смещены относительно друг друга;
• посторонние предметы в полости сочленения – например, костные или хрящевые фрагменты;
• истончение наружного слоя кости, что характерно для остеопороза.
Чего не видно или видно плохо:
• мениски – для них нужна МРТ, рентген их не показывает;
• крестообразные и боковые связки;
• хрящ – видна только ширина суставной щели, но не сам хрящ;
• воспаление мягких тканей, отек, гематомы.
Поэтому если после травмы колено распухло, болит и не разгибается до конца, а на рентгене перелома нет – проблема может быть в связках или мениске. В таких случаях назначают МРТ. Рентген хорош для костей, МРТ – для мягких тканей. Эти методы не конкурируют, а дополняют друг друга.
Когда назначают рентген
Показаний достаточно много – от экстренной травмы до планового контроля хронического артроза.
Чаще всего рентген делают:
• после падения, удара, ДТП – чтобы исключить перелом;
• при подозрении на вывих;
• при болях в колене, которые усиливаются при нагрузке;
• при наличии хруста, щелкающих звуков и утренней тугоподвижности колена;
• при подозрении на артрит;
• для контроля динамики артроза (раз в 1-2 года);
• перед эндопротезированием (заменой сустава);
• для исключения остеопороза (системного разрежения костной ткани).
В экстренных ситуациях, когда есть подозрение на перелом или вывих, снимки делают в двух проекциях – прямой и боковой. Это позволяет врачу увидеть смещение отломков и точно определить характер повреждения. При подозрении на артроз (гонартроз) снимки делают с нагрузкой, чтобы оценить, насколько сужается суставная щель под весом тела. Также используют специальные укладки для проверки стабильности сустава. Эти дополнительные проекции дают гораздо больше информации, чем стандартный снимок лежа.
Как проходит подготовка и процедура
Никакой специальной подготовки не требуется. Перед снимком нужно снять металлические предметы, чтобы они не создавали помехи. Обувь и одежду с металлическими молниями и пуговицами тоже лучше снять.
Сам рентген длится 2-3 минуты. Пациент стоит, сидит или лежит на столе, в зависимости от проекции. Медсестра или рентгенолог помогают правильно расположить ногу. Иногда просят задержать дыхание. Во время снимка нужно замереть и не шевелиться.
Лучевая нагрузка минимальна – около 0,01 мЗв (для сравнения, за год человек получает в среднем 2-3 мЗв от естественного фона). Это безопасно даже при повторных снимках.
Ограничения и возможные риски
Абсолютных противопоказаний к рентгену колена почти нет. Его не делают без острой необходимости беременным (особенно в первом триместре) и детям – не потому, что вредно, а потому что стараются минимизировать любое облучение.
К относительным противопоказаниям относят тяжелое состояние пациента или невозможность удержать ногу неподвижно. Но если подозревают перелом, рентген сделают в любом случае, прикрыв живот и таз свинцовым фартуком.
Риски минимальны. Лучевая нагрузка настолько мала, что допустима несколько раз в год. А контраст не нужен, так что аллергических осложнений не бывает.
Чего делать не стоит
Отказываться от рентгена только потому, что «МРТ все равно лучше», не всегда разумно. МРТ доступна не везде, и она избыточна, если нужно просто оценить суставную щель или исключить перелом.
Важно понимать и границы метода. Рентген не показывает мениски и связки. Если после травмы колено немного распухло, но полностью разогнуть ногу не получается, одного рентгена мало – потребуется МРТ, даже если на снимке все выглядит нормально.
И еще один важный момент – самолечение по результатам снимка. Увидев в заключении «остеофиты», не нужно скупать хондропротекторы. Артроз лечат комплексно: снижают вес, занимаются ЛФК, делают уколы гиалуроновой кислоты. На поздних стадиях может потребоваться операция, и таблетки здесь уже не помогут.
Итог
Рентген коленного сустава – это быстрый, доступный и достаточно информативный метод, который в первую очередь показывает состояние костей и суставной щели. Он незаменим при травмах (переломах, вывихах) и для контроля артроза. Процедура не требует сложной подготовки, длится пару минут, а лучевая нагрузка минимальна – безопасна даже при повторных снимках.
Если колено беспокоит, не нужно терпеть. Современная диагностика помогает быстро понять причину болей и хруста. Стоит спокойно обратиться к врачу, сделать рентген – это первый и важный шаг к здоровым суставам. Дальше доктор подскажет, что делать: достаточно будет ЛФК и смены нагрузок или потребуется более серьезное лечение. Главное – не запускать проблему.